INFILTRACIÓN EPIDURAL CAUDAL
¿Qué es Infiltración epidural caudal?
La infiltración epidural caudal (o bloqueo epidural) es uno de los procedimientos más frecuentes para tratar el dolor lumbar que se irradia a extremidades inferiores. Se usa para aliviar el dolor producido por la inflamación de loselementos nerviosos dentro del canal espinal. Generalmente, estos nervios se comprimen por hernias de disco, desplazamiento de vértebras (espondilolistesis) o estenosis (estrechamiento) de canal por artrosis. El bloqueo epidural se considera indicado cuando el paciente lleva más de 3 – 6 semanas con dolor o claudicación de la marcha, y no mejora con tratamiento médico oral, intravenoso o intramuscular. En ocasiones, esta técnica puede ser usada con finalidad diagnóstica para conocer la causa del dolor.
El tratamiento
Este tratamiento consiste en inyectar, mediante una aguja especial, un anestésico mezclado con aniinflamatorios (corticoides), en el espacio epidural, a nivel del sacro (último hueso de la columna vertebral). Estos fármacos bloquean la sensación de dolor que los nervios transmiten al cerebro, y disminuyen la inflamación local. El procedimiento es, por norma general, sencillo y poco molesto. Aunque en ocasiones, se puede reproducir el dolor que sufre el paciente, incluso con mayor intensidad que el habitual.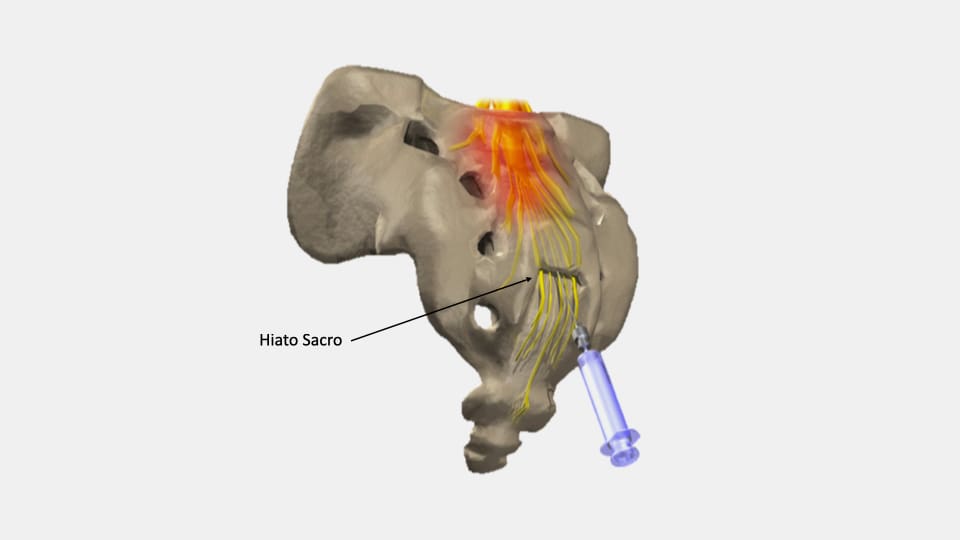
El bloqueo epidural caudal se realiza en quirófano, pero sin anestesia general, es importante que el paciente esté despierto para explicar sus sensaciones al médico. Aunque si el paciente lo solicita o está muy afectado se puede administrar sedación por la vena. Durante el procedimiento, el paciente está tumbado boca abajo. Primero, se inyecta anestesia local en la zona de la punción, para disminuir las molestias. Después, se introduce la aguja de tratamiento bajo control de rayos X y/o ecografía. A medida que se acerca al espacio epidural (cerca de las raíces nerviosas), puede notar una sensación de calambres, hormigueos y dolor, por la misma zona de su dolor habitual, pudiendo ser incluso de mayor intensidad. Antes de infiltrar los fármacos, el médico puede inyectar un contraste radiológico, que con la ayuda de los rayos X, nos permite confirmar la correcta posición de la aguja, y asegurar que no se administran los fármacos dentro de un vaso o del sistema nervioso. Esta infiltración no atraviesa la duramadre (membrana que recubre todo el sistema nervioso central), así conseguimos anestesiar las raíces nerviosas sin llegar a dormirlas o paralizarlas.
Generalmente, se trata de un procedimiento sencillo y rápido, unos 20 – 30 minutos. Cuando la espalda está muy desgastada por artrosis, puede ser más difícil colocar la aguja en el sitio adecuado, y el procedimiento tarda más de lo normal. En algunas ocasiones, una vez realizada la infiltración, el paciente puede sentir sensación de adormecimiento en la zona correspondiente a una raíz nerviosa o incluso dificultad para movilizar músculos de una pierna. Estas manifestaciones suelen ser transitorias, durando entre 6 y 12 horas. Tras la finalización del tratamiento, el paciente pasará unas horas en observación, y si no hay incidencias se podrá ir a casa el mismo día. La mayoría de pacientes pueden hacer una vida casi normal desde el primer día, pero se recomienda un reposo relativo las primeras 24-48 horas. Tras este periodo de tiempo, puede reincorporarse a sus actividades diarias progresivamente y empezar con estiramientos de la columna vertebral y ejercicios para fortalecer el tronco y el abdomen. Se debe mantener lo más activo que el dolor le permita.
Algunos pacientes pueden presentar una mejoría del dolor inmediatamente después de la infiltración. Sin embargo, la mayoría no notan de verdad el efecto beneficioso hasta pasados unos días. Es posible que sea necesaria la realización de varias infiltraciones epidurales para conseguir un buen control del dolor. El éxito de este tratamiento depende, además de la experiencia del médico que lo realiza, de un buen diagnóstico del origen del dolor. Para eso, es imprescindible evaluar de forma correcta los síntomas, llevar a cabo una exploración física y neurológica detallada, y realizar las pruebas de imagen adecuadas para cada paciente. Aunque, como ya se ha comentado, estas infiltraciones pueden ser utilizadas como una herramienta diagnóstica.
Es importante saber que aunque la técnica esté bien realizada y el paciente haya notado una mejoría muy importante tras la infiltración, su efecto puede disminuir. con el paso tiempo y el dolor puede volver a aparece
Ventajas de la Infiltración epidural caudal
La cirugía de columna mínimamente invasiva ofrece las siguientes ventajas respecto a la cirugía convencional: menor daño sobre el músculo, ligamentos, hueso y tendones, menor duración de la cirugía, menor pérdida de sangre durante la operación, reducción en la tasa de infecciones, menor dolor postquirúrgico, con disminución del consumo de analgésicos, recuperación más rápida, menos días de ingreso hospitalario, pronta reinserción a la actividad cotidiana y laboral, y mejor resultado estético (por el pequeño tamaño de la herida).
Referencias bibliográficas
Mayer HM. A History of Endoscopic Lumbar Spine Surgery: What Have We Learnt? Biomed Res Int. 2019 Apr 3;2019:4583943.
Ahn Y. Endoscopic spine discectomy: indications and outcomes. Int Orthop. 2019 Apr;43(4):909-916.
Burkhardt BW, Oertel JM. The Learning Process of Endoscopic Spinal Surgery for Degenerative Cervical and Lumbar Disorders Using the EasyGO! System. World Neurosurg. 2018 Nov;119:479-487.
Kim M, Lee S, Kim HS, Park S, Shim SY, Lim DJ. A Comparison of Percutaneous Endoscopic Lumbar Discectomy and Open Lumbar Microdiscectomy for Lumbar Disc Herniation in the Korean: A Meta-Analysis. Biomed Res Int. 2018 Aug 7;2018:9073460.
Choi G, Pophale CS, Patel B, Uniyal P. Endoscopic Spine Surgery. J Korean Neurosurg Soc. 2017 Sep;60(5):485-497.
Ruan W, Feng F, Liu Z, Xie J, Cai L, Ping A. Comparison of percutaneous endoscopic lumbar discectomy versus open lumbar microdiscectomy for lumbar disc herniation: A meta-analysis. Int J Surg. 2016 Jul;31:86-92.