HERNIA DE DISCO CERVICAL
¿Qué es una Hernia discal cervical?
Los discos intervertebrales son las almohadillas que se interponen entre los cuerpos de las diferentes vértebras, que sirven, entre otras cosas, para amortiguar el impacto cuando caminamos o corremos. Estos discos tienen una parte interna, llamada núcleo pulposo, blanda y gelatinosa, y una externa, conocida como anillo fibroso. El anillo fibroso es de gran resistencia, y sirve como faja de contención del núcleo pulposo. Una hernia discal cervical ocurre cuando la parte externa del disco (anillo fibroso) sufre un desgarro, y la parte interna (el núcleo pulposo) sale (se hernia) por ese desgarro.
La hernia discal cervical se debe considerar como una de las patologías neuroquirúrgicas más frecuentes. Puede aparecer a cualquier edad, de hecho, se han descrito casos de hernia discal tanto en niños de corta edad, como en pacientes ancianos. Sin embargo, las hernias de disco cervicales ocurren con más frecuencia entre los 30 y los 50 años de edad. La mayoría de las hernias de disco cervicales se localizan entre la C5 y C6 (es decir, entre la quinta y la sexta vértebras cervicales), y la C6 y C7 (la sexta y la séptima vértebras cervicales).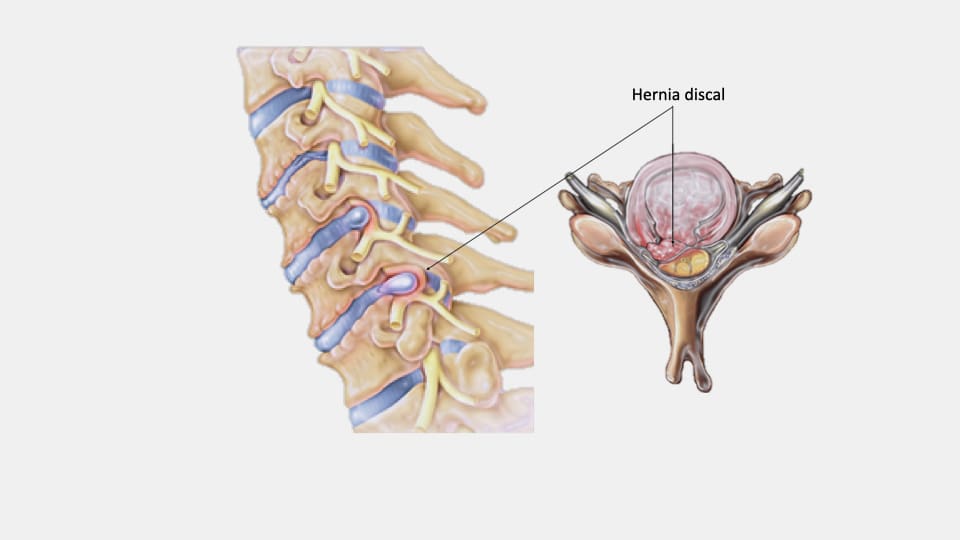
En la inmensa mayoría de casos no se puede precisar una causa única de su origen, sólo en algunas ocasiones un evento traumático como un accidente de alta energía, o grandes esfuerzos físicos pueden ser considerados la causa de una hernia discal cervical. Con mayor frecuencia, las hernias de disco son el resultado de un desgaste natural relacionado con el envejecimiento. A medida que una persona se hace mayor, el contenido de agua de los discos intervertebrales se reduce, haciéndolos menos flexibles y más propensos a romperse.
Además del envejecimiento, otros factores como el tipo de actividad laboral realizada, el sedentarismo, el tabaquismo, el sobrepeso o la herencia genética propia de cada persona tienen gran influencia en cómo envejece el disco y, por lo tanto, en el riesgo de sufrir una hernia.
¿Qué sintomas ocasiona?
Los síntomas generados por una hernia discal cervical suelen ser agudos, repentinos y de gran intensidad. El dolor cervical (cervicalgia) es el síntoma más frecuente, debido a la sensibilidad propia del disco roto y fenómenos inflamatorios locales. Puede acompañarse de contracturas cervicales muy fuertes, que condicionen desviación de la posición normal de la cabeza o torticolis. No obstante, la braquialgia, dolor irradiado por la extremidad superior, es el síntoma más característico. Éste es secundario a la presión de la hernia sobre los nervios cervicales y su distribución dependerá del territorio que inerve la raíz comprimida. Además, tanto el dolor irradiado por el brazo como el dolor cervical aumentan típicamente al toser, levantar algún peso, o con algunas posiciones del cuello.
Otro síntoma característico secundario a la compresión del nervio son las parestesias (sensación de hormigueo) en los dedos, que coincide con la distribución del dolor. Aunque menos frecuente, también puede ocurrir una pérdida de fuerza en el brazo o mano afectada, asociada a disminución de la sensibilidad. Esto último se debe a una compresión severa de los nervios, y su aparición brusca puede indicar la necesidad de realizar una cirugía urgente.
Finalmente, si las hernias son muy grandes, pueden causar compresión de la médula. Los signos y síntomas de compresión medular incluyen alteración sensitiva y pérdida de fuerza en brazos y piernas, marcha torpe con tropiezos frecuentes, incontinencia urinaria y una sensación de descarga eléctrica desde el cuello hasta los brazos y piernas.
Los síntomas de hernia discal cervical en ocasiones se parecen a otras enfermedades como el síndrome del túnel del carpo (estenosis de un nervio a su paso por la muñeca) o problemas del manguito rotador del hombro. Por lo que es importante asegurar, mediante una exploración física detallada u otras técnicas, que el dolor que presenta el paciente es causado por la hernia discal cervical y no por otros síndromes, con el fin de evitar un diagnóstico y tratamiento erróneos.
¿Cómo se diagnostica la Hernia discal cervical?
Para el diagnóstico de una hernia discal cervical, el médico especialista neurocirujano tiene que evaluar los síntomas y llevar a cabo una exploración física y neurológica detallada. La confirmación del diagnóstico se realizará mediante pruebas de imagen, entre las cuales la más importante es la resonancia magnética. La resonancia magnética se trata de una prueba segura e indolora, que utiliza un imán muy potente para crear imágenes muy detalladas del cuerpo. Esta prueba permite identificar la presencia de la hernia discal cervical, su exacta localización y la relación con el o los nervios comprimidos. En ocasiones se realizan estudios neurofisiológicos que miden el funcionamiento de los nervios y así ayudan a determinar qué nervios son los más afectados.
¿Cómo se trata la Hernia discal cervical?
El tratamiento de las hernias discales cervicales depende principalmente de los síntomas que generen, la intensidad y el tiempo de duración. Si la hernia no produce ninguna molestia, no debe plantearse tratamiento, aunque sí insistir en las recomendaciones generales de higiene postural, evitar levantar grandes pesos, fortalecimiento de musculatura abdominal y paravertebral, etc. Debe quedar claro que, no existe ningún tratamiento médico o complemento dietético que se haya demostrado eficaz para hacer desaparecer la hernia discal y reparar el daño establecido. Los diferentes tratamientos médicos que se aplican en la actualidad van dirigidos a calmar los síntomas, y reducir la inflamación secundaria. Sin embargo, ningún tratamiento médico consigue corregir (curar) la propia hernia discal.
Cuando la hernia produce un intenso dolor cervical y/o irradiado al brazo, sin pérdida de fuerza, se debe iniciar tratamiento con analgésicos y antiinflamatorios a altas dosis, pudiendo ser necesario su administración por vía intravenosa o intramuscular. Si no existe déficit neurológico (pérdida de fuerza o alteración de la sensibilidad), es importante insistir en el tratamiento conservador durante las primeras 2-3 semanas. Se ha demostrado que, con este tratamiento conservador, se obtienen los mismos resultados a largo plazo que con la cirugía. Si el dolor es de gran intensidad y no calma de forma adecuada con el tratamiento pautado, puede ser necesario realizar infiltraciones sobre el nervio comprimido.
En la mayoría de casos, el dolor remite con un tratamiento conservador sin cirugía. Sin embargo, un 10% de los pacientes requerirán una intervención quirúrgica para conseguir un buen control del dolor.
Si la compresión de los nervios o la médula genera un déficit neurológico (pérdida de fuerza o de la sensibilidad) agudo se debe plantear de entrada una intervención quirúrgica urgente. Mediante esta cirugía se consigue liberar los nervios o la médula y facilitar la recuperación de su función. Sin embargo, no es una indicación absoluta, pues déficits neurológicos de carácter moderado y que no empeoren con el tiempo pueden ser manejados de forma conservadora sin cirugía, obteniendo iguales resultados que con la descompresión quirúrgica.
La cirugía se basa en extirpar la hernia discal (discectomía) que comprime el nervio y/o la médula responsables de los síntomas del paciente. Esta cirugía puede hacerse desde la parte delantera del cuello o desde la nuca. El abordaje anterior es el más frecuentemente realizado. En este abordaje se extirpa todo el disco cervical además de la hernia y en su lugar se coloca un trozo hueso del propio paciente o cajitas de titanio para fusionar las dos vértebras adyacentes entre sí. En ocasiones, y de forma muy seleccionada, se pueden usar prótesis de disco (disco artificial), que mantienen la movilidad del cuello como un disco normal, sin fusionar el espacio tratado. El abordaje posterior (desde la nuca) es similar al abordaje realizado para una hernia discal lumbar. Este abordaje se puede realizar en hernias pequeñas, que comprimen el nervio y no la médula, y que están localizadas muy lateralmente, justo en la salida del nervio del canal espinal. Mediante esta técnica sólo se extirpa la hernia que comprime el nervio, manteniendo el disco propio del paciente, por lo que no se tiene que plantear colocar ningún material para sustituir el disco o fusionar lar vértebras. Ambos abordajes pueden ser realizados mediante cirugía abierta, microscópica o asistida con endoscopio. De forma global los resultados obtenidos (publicados en estudios internacionales) mediante estas tres técnicas son similares. Lo más importante a la hora de seleccionar tanto el abordaje, como la técnica a aplicar, es estudiar cada caso de forma individual y usar aquella que más beneficio potencial pueda aportar a ese paciente en particular.
Referencias bibliográficas
Mazas S, Benzakour A, Castelain JE, Damade C, Ghalaine S, Gille O. Cervical disc herniation: Why surgery? Int Orthop. 2019 Apr;43(4):761-766
Childress Ma, Becker BA. Nonoperative management of cervical radiculopathy. Am Fam Physician. 2016 May 1;93(9):746-54
Boselie TF, Willems PC, van Memeren H, de Bie R, Benzel EC, van Stanbrink H. Arthroplasty versus fusion in single-level cervical degenerative disc disease. Cochrane Database Syst Rev. 2012 Sep12;(9):CD009173
Wong JJ, Côté P, Quesnele JJ, Stem PJ, Mior Sa. The course and prognostic factors of symptomatic cervical disc herniation with radiculopathy: a systematic review of the literature. Spine J. 2014 Aug 1;14(8):1781-9